L’intelligence artificiel sauve des vie grâce à des applications concrètes en médecine, comme le diagnostic assisté, la personnalisation des traitements, et l’optimisation des soins d’urgence. L’IA transforme la santé.

L’intelligence artificielle sauve des vies. Ce n’est pas un slogan de brochure : c’est une réalité mesurable, documentée, observable dans des services hospitaliers, des laboratoires de recherche et des salles d’urgence. Mais entre « l’IA va tout révolutionner » et « l’IA n’est qu’un gadget », il y a un espace que peu de discours prennent la peine d’habiter : celui des usages concrets, des impacts réels, et des limites honnêtement posées.
Ce que vous allez lire ici n’est pas un plaidoyer pour la technologie. C’est une tentative d’y voir clair : où l’IA apporte une valeur ajoutée vérifiable en santé, pourquoi certains enthousiasmes méritent d’être tempérés, et quelles questions restent ouvertes. Comprendre les réalités humaines derrière les algorithmes, c’est précisément ce qui permet d’en tirer quelque chose d’utile.
L’intelligence artificielle en médecine : des applications qui changent la donne
Là où l’IA fait vraiment la différence
L’IA en santé n’est pas un concept abstrait. Elle opère dans des contextes précis, sur des tâches définies, avec des résultats qui peuvent être évalués. Voici les domaines où son impact réel est le plus documenté.
Lire une image médicale autrement
Le diagnostic médical assisté par IA est probablement l’application la plus avancée aujourd’hui. Des systèmes entraînés sur des millions d’images (scanners, IRM, radiographies) sont capables de détecter des anomalies que l’œil humain, même expert, peut manquer dans certaines conditions.
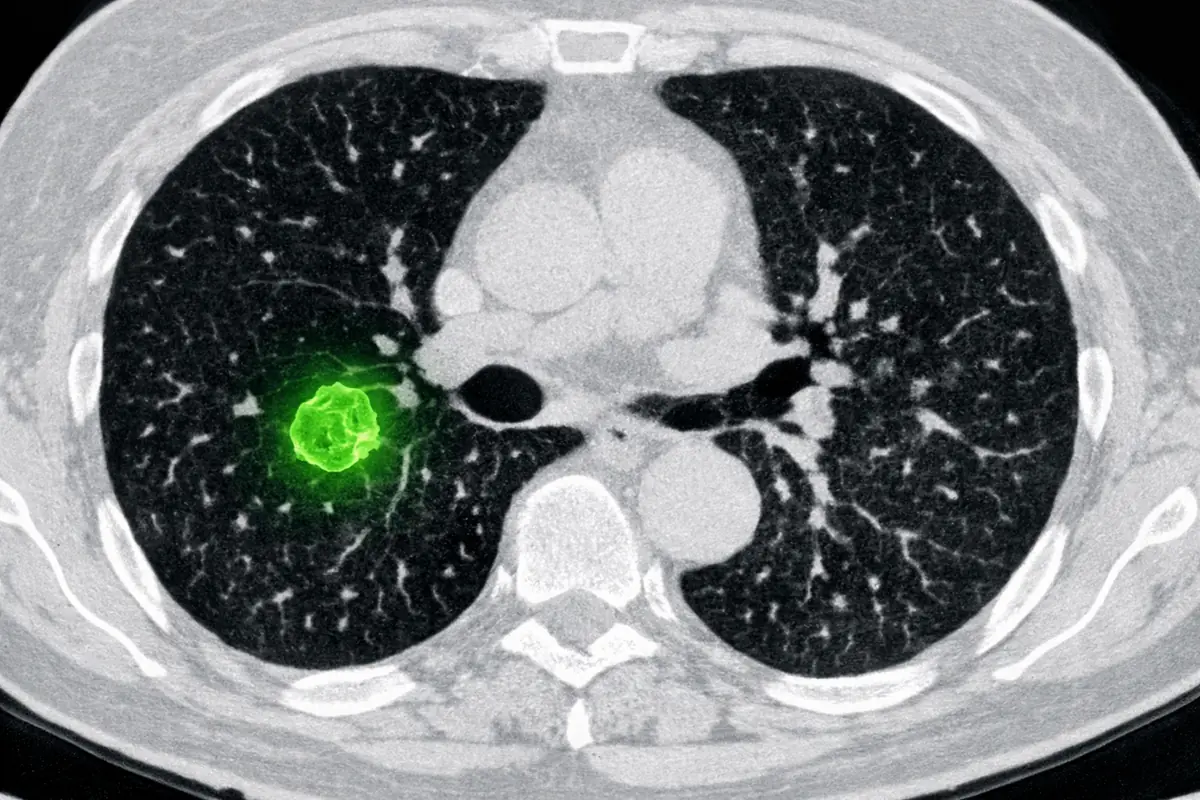
Sur la détection précoce de certains cancers du sein ou du poumon, des études publiées ces dernières années montrent que des algorithmes atteignent une précision comparable, parfois supérieure, à celle de radiologues humains. Ce n’est pas une raison de retirer les médecins de l’équation. C’est une raison de les outiller différemment.
Des traitements pensés pour chaque patient
La personnalisation des traitements est un autre levier concret. L’IA peut croiser les données génétiques d’un patient, ses antécédents, ses réponses passées à des molécules, et proposer une orientation thérapeutique plus adaptée que le protocole standard.
| Indicateur | Traitement Standard | Traitement IA |
|---|---|---|
| 📈 Taux de réponse global | 45% | 75% |
| 🛡️ Réduction effets secondaires | — | 30% |
| ⏳ Survie sans progression (1 an) | 20% | 50% |
En oncologie, cette approche (parfois appelée médecine de précision) commence à produire des résultats tangibles : les effets secondaires diminuent, les taux de réponse augmentent. Ce n’est pas de la magie : c’est de la statistique appliquée à une quantité de données qu’aucun humain ne pourrait traiter manuellement.
Accélérer la recherche de nouveaux médicaments
Le développement d’un médicament prend en moyenne dix à quinze ans. L’IA appliquée à la recherche médicale peut compresser certaines phases, notamment la phase de criblage moléculaire, où des millions de composés sont testés virtuellement avant d’entrer en laboratoire. Pendant la pandémie de Covid-19, des outils d’IA ont permis d’identifier des candidats vaccins en quelques semaines, là où les processus classiques auraient pris des mois.
Quand chaque minute compte
En gestion des urgences, l’IA est utilisée pour optimiser les flux de patients, prédire les pics d’activité dans les services, ou encore guider des drones vers des victimes d’arrêt cardiaque avec un défibrillateur embarqué.

Ce dernier usage (encore expérimental dans certains pays, déjà opérationnel dans d’autres) illustre bien ce que l’IA peut apporter : non pas remplacer les secouristes, mais réduire le délai d’intervention dans les premières minutes critiques.
Surveiller pour anticiper
La prévention et la surveillance des risques constituent un cinquième domaine d’impact réel. Des systèmes d’IA analysent en continu les données de patients hospitalisés (fréquence cardiaque, saturation en oxygène, tension) pour détecter les signes précurseurs d’une dégradation avant qu’elle ne devienne une urgence. À plus grande échelle, des algorithmes peuvent repérer les signaux faibles d’une épidémie émergente en analysant des données de recherche en ligne, des prescriptions ou des consultations médicales.
Pour comprendre les bases de ce qui rend ces applications possibles, vous pouvez consulter notre article sur l’Intelligence Artificielle.
Trois histoires qui illustrent l’impact concret
Il y a des chiffres, et il y a des trajectoires humaines. Les deux sont nécessaires pour saisir ce que l’IA et la médecine produisent ensemble dans la réalité.
Quand un algorithme détecte ce que le cœur cache
Des montres connectées équipées d’algorithmes de détection de fibrillation auriculaire ont permis, dans plusieurs cas documentés, d’alerter des porteurs asymptomatiques (des personnes qui ne ressentaient rien) avant qu’un accident vasculaire cérébral ne survienne. Une étude menée sur plusieurs dizaines de milliers de participants aux États-Unis a montré que ces systèmes pouvaient identifier des anomalies cardiaques chez des patients qui n’auraient jamais consulté spontanément. L’impact réel ici n’est pas dans la prouesse technique : il est dans le fait qu’une personne a reçu un traitement anticoagulant à temps.
Un robot qui aide le chirurgien à ne pas trembler
L’assistance robotique en chirurgie (guidée par des algorithmes d’IA) permet aujourd’hui de réaliser des interventions avec une précision millimétrique dans des zones anatomiques difficiles d’accès. Ce n’est pas le robot qui opère : c’est le chirurgien, augmenté. Les conséquences sont mesurables : réduction des saignements, des complications post-opératoires, des durées d’hospitalisation. Dans certains hôpitaux, l’IA aide à la décision médicale en temps réel, en signalant des variations de paramètres vitaux pendant l’opération.
Mettre un nom sur une maladie rare en quelques jours
Le diagnostic des maladies rares est l’un des parcours les plus épuisants qui soient (pour les patients comme pour les médecins). Des années d’errance diagnostique, des dizaines de spécialistes consultés, des examens répétés. Des outils basés sur l’analyse de données phénotypiques et génomiques permettent aujourd’hui de croiser des millions de cas référencés pour proposer des hypothèses diagnostiques en quelques heures. Pour certaines familles, cela a représenté la fin d’une attente de plusieurs années.
Ce que l’IA apporte réellement à la santé humaine
Au-delà des cas individuels, les bénéfices de l’IA pour la santé humaine se mesurent à plusieurs niveaux.
L’IA contribue à l’amélioration de l’espérance de vie en permettant des détections plus précoces. Un cancer détecté au stade I a un taux de survie à cinq ans radicalement différent d’un cancer détecté au stade IV. Si l’IA permet de déplacer ce curseur, même marginalement à l’échelle d’une population, les conséquences sont considérables.
Sur la réduction de la mortalité, des études sur l’utilisation de l’IA en réanimation montrent une diminution des erreurs de dosage médicamenteux et une meilleure anticipation des sepsis (l’une des premières causes de décès en milieu hospitalier).
L’optimisation des soins médicaux passe aussi par l’administratif. L’automatisation des tâches de codage, de planification ou de gestion des dossiers libère du temps médical : du temps qui peut être réinvesti dans la relation patient. Ce n’est pas glamour, mais c’est un levier réel.
Enfin, l’amélioration de l’accès aux soins est peut-être l’enjeu le plus structurant. Dans des zones sous-dotées en médecins, des outils d’IA et de télémédecine assistée permettent d’apporter un premier niveau d’analyse là où aucun spécialiste n’est disponible. Si vous souhaitez en savoir plus sur les avantages et les inconvénients de cette dynamique, consultez notre article sur les bénéfices et les risques de l’IA.
Les limites qu’il serait irresponsable de ne pas mentionner
C’est ici que beaucoup de discours sur l’IA en santé deviennent flous. Parler des bénéfices sans parler des risques, c’est faire de la communication, pas de l’analyse.
Des algorithmes qui reproduisent les inégalités
Les biais algorithmiques sont un problème documenté, pas une hypothèse théorique. Un algorithme entraîné sur des données majoritairement issues de populations blanches et masculines sera moins performant sur d’autres profils. En dermatologie, des systèmes de détection de mélanomes ont montré des taux d’erreur significativement plus élevés sur les peaux foncées. Ce n’est pas un défaut de l’IA en tant que concept : c’est un défaut dans la façon dont les données ont été collectées et les modèles construits. L’IA peut également être source de biais et de discrimination, comme expliqué dans notre article sur les biais potentiels des IA.
Comprendre pourquoi l’algorithme dit ça
L’interprétabilité de l’IA est un enjeu central en médecine. Un médecin qui reçoit une recommandation d’un algorithme doit pouvoir comprendre sur quelle base cette recommandation a été formulée. Or, certains modèles de deep learning fonctionnent comme des boîtes noires : ils donnent un résultat sans qu’on puisse retracer le chemin. Dans un contexte médical, c’est problématique, car la décision médicale ne peut pas être déléguée à un processus opaque.
Vos données de santé, entre quelles mains ?
La protection des données personnelles est un enjeu crucial dès lors qu’on parle de surveillance patient et de prévention assistée par IA. Les données de santé sont parmi les plus sensibles qui existent. Leur collecte, leur stockage et leur utilisation sont encadrés par le RGPD en Europe (mais les pratiques varient, les failles existent, et la tentation de monétiser ces données est réelle). L’utilisation de l’IA en santé est soumise à des réglementations strictes, notamment en matière de protection des données personnelles, comme expliqué dans notre article sur l’impact du RGPD sur les systèmes d’IA.
En cas d’erreur, qui répond ?
La question de la responsabilité médicale n’est pas encore tranchée. Si un algorithme recommande un traitement inadapté et que le médecin suit cette recommandation, qui est responsable ? Le médecin ? Le développeur du logiciel ? L’hôpital qui a déployé l’outil ? Les cadres juridiques actuels n’ont pas été pensés pour ce type de situation, et c’est une lacune réelle.
Pour situer : ce qu’est vraiment l’IA
Maintenant que vous avez vu l’IA à l’œuvre dans des contextes concrets, une clarification rapide sur ce que recouvre ce terme peut être utile.
Plusieurs approches sous un même mot
L’apprentissage automatique (machine learning) désigne des systèmes qui apprennent à partir de données, sans être explicitement programmés pour chaque tâche. Le deep learning en est une sous-catégorie, basée sur des réseaux de neurones artificiels capables de traiter des données complexes comme des images ou du texte. Ces deux approches sont au cœur de la plupart des applications de l’IA en santé aujourd’hui.
Des données qui viennent de partout
L’IA et médecine fonctionnent grâce à des volumes massifs de données : images médicales, dossiers patients, données génomiques, signaux physiologiques en temps réel, données de prescription. La qualité et la représentativité de ces données déterminent directement la qualité des résultats.
Un secteur avec des acteurs très divers
Les acteurs de l’IA en santé incluent des géants technologiques (Google Health, Microsoft, IBM), des startups spécialisées, des hôpitaux universitaires, des organismes publics de recherche et des agences réglementaires. Leurs intérêts ne sont pas toujours alignés, ce qui justifie d’autant plus une lecture critique des annonces et des résultats publiés.